糖尿病腎病(Diabetic Nephropathy, DN)是糖尿病最常見且嚴重的微血管并發癥之一。其特征最初表現為微量白蛋白尿,隨病情進展可出現腎小球肥大、系膜區擴張及腎小球毛細血管壁增厚。
腎小球硬化是DN的核心病理改變,常伴隨進行性蛋白尿、腎小球基底膜(GBM)增厚、足細胞損傷、腎纖維化及細胞外基質積聚,最終導致體液潴留和高血壓。疾病如未有效控制,可在數年甚至數十年內發展為不可逆的終末期腎病(ESRD)。
據國際糖尿病聯盟(IDF)統計,2019年全球20~79歲成年人糖尿病患病率已達9.3%,預計至2045年將攀升至10.9%,患病人數將從4.63億增至7億。其中,約25%–40%的糖尿病患者會進展為糖尿病腎病,防控形勢嚴峻。
目前,糖尿病腎病的標準治療主要依賴腎素-血管緊張素-醛固酮系統(RAAS)阻斷劑,包括血管緊張素轉換酶抑制劑(ACEI)、血管緊張素受體阻滯劑(ARB)或醛固酮拮抗劑。雖聯合用藥可一定程度減少蛋白尿,但仍無法顯著延緩ESRD進展,且伴隨較高的不良反應風險。
近年來,間充質干細胞(MSCs)因其多向分化潛能和旁分泌功能,在多種難治性疾病(如阿爾茨海默病、心肌梗死、糖尿病、腎病等)治療中展現出廣闊前景。
臨床前證據支持MSCs治療DN潛力
2024年,徐州醫科大學周雪妍教授/印曉星教授課題組在《Stem Cell Research & Therapy》(SCRT)上發表了題為“Effects of xenogeneic transplantation of umbilical cord-derived mesenchymal stem cells combined with irbesartan on renal podocyte damage in diabetic rats”的研究。[1]
該研究建立了2型糖尿病腎病(T2DN)模型,通過尾靜脈注射臍帶間充質干細胞(UC – MSCs)和灌胃厄貝沙坦(Irbesartan)的方式,探討了這兩種療法單獨或聯合使用對糖尿病大鼠腎小球足細胞損傷的影響。與MSCs或厄貝沙坦單獨給藥相比,聯合使用這兩者對腎小球足細胞損傷的保護效果更好,為間充質干細胞的臨床應用提供了新的思路。

臨床研究顯示MSCs移植效果顯著
目 的:探討MSCs移植治療DN的臨床效果及安全性。
方 法: 本次研究選取15例經胰背動脈、雙腎動脈介入及外周靜脈移植MSCs治療DN的患者為實驗組,15例單純采用口服纈沙坦,皮下注射胰島素治療糖尿病腎病的患者為對照組。通過監測兩組患者治療前及治療后3個月的血壓、血糖、C肽值以及腎功能指標的變化情況來分析比較兩組患者的治療效果。
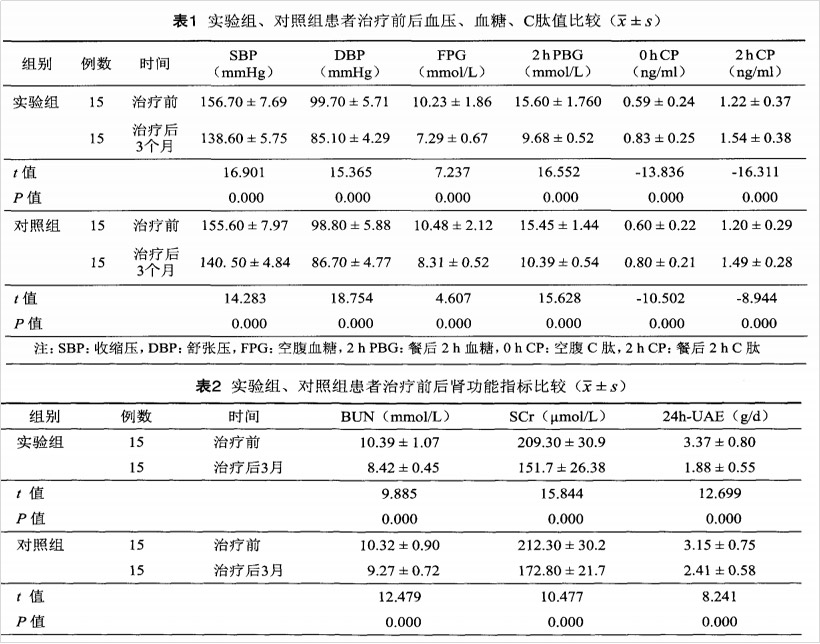
結 果:實驗組與對照組患者的空腹血糖、收縮壓、舒張壓、餐后2h血糖、尿素氮、血清肌酐、24h白蛋白尿定量均較治療前下降,差異均有統計學意義(P<0.05,表1、2)。
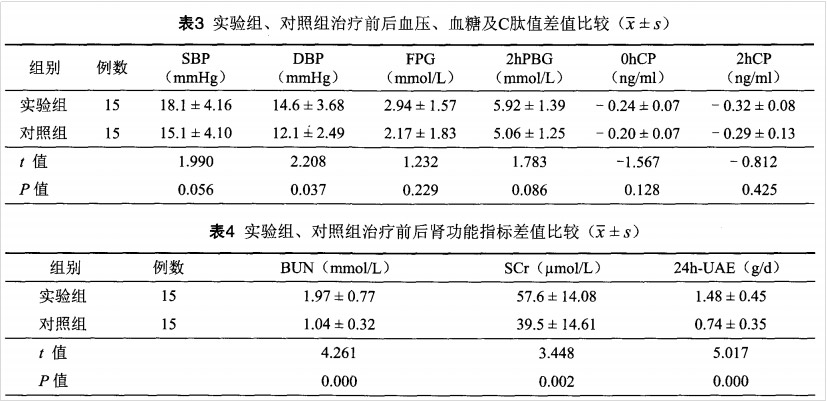
實驗組與對照組治療前后3個月的各項指標差值進行比較,在尿素氮、舒張壓、血清肌酐、24h尿白蛋白定量這4個指標方面,實驗組患者下降程度明顯優于對照組,差異有統計學意義(P<0.05,表3、4)。
安全性:移植MSCs后,有1例患者出現穿刺點滲血、2例乏力癥狀、低熱1例,常規處理后完全緩解。
總 結: 與傳統的治療方法相比,MSC移植治療DN在控制舒張壓、尿素氮、血清肌酐和24h白蛋白尿定量方面,療效明顯優于常規治療方法,尤其在改善患者腎功能方面效果顯著。
參考資料:
[1]Meng, J., Gao, X., Liu, X.?et al.?Effects of xenogeneic transplantation of umbilical cord-derived mesenchymal stem cells combined with irbesartan on renal podocyte damage in diabetic rats.?Stem Cell Res Ther?15, 239 (2024). https://doi.org/10.1186/s13287-024-03844-8
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。



 掃碼添加官方微信
掃碼添加官方微信