腎病是全球公共衛(wèi)生領(lǐng)域的重大挑戰(zhàn),其高發(fā)病率、進(jìn)展不可逆性和傳統(tǒng)治療的局限性,促使醫(yī)學(xué)界不斷探索創(chuàng)新療法。干細(xì)胞治療憑借其再生修復(fù)的潛力,為腎病患者帶來(lái)了新的希望。然而,干細(xì)胞劑量的選擇直接影響治療的安全性與療效,成為臨床轉(zhuǎn)化的關(guān)鍵瓶頸。
劑量作為治療的核心參數(shù),需在安全性與再生修復(fù)效能之間取得平衡。 過(guò)低劑量可能無(wú)法激活足夠的再生機(jī)制,而過(guò)高劑量則可能引發(fā)免疫排斥、細(xì)胞因子風(fēng)暴或器官負(fù)荷過(guò)重等風(fēng)險(xiǎn)。此外,腎病患者的異質(zhì)性(如腎功能分期、合并癥、免疫狀態(tài))進(jìn)一步增加了劑量?jī)?yōu)化的復(fù)雜性。
本文基于多項(xiàng)臨床研究,系統(tǒng)分析不同干細(xì)胞劑量治療腎病的安全性特征。

高劑量VS低劑量:干細(xì)胞治療腎病安全性的深度解析
一、干細(xì)胞治療腎病的劑量-效應(yīng)關(guān)系
干細(xì)胞(如間充質(zhì)干細(xì)胞、神經(jīng)干細(xì)胞)的療效與劑量呈非線性關(guān)系:
- 閾值效應(yīng):需達(dá)到最低有效劑量才能激活修復(fù)機(jī)制;
- 飽和效應(yīng):超過(guò)臨界劑量后療效不再顯著提升,但不良反應(yīng)風(fēng)險(xiǎn)增加;
- 個(gè)體差異:患兒年齡、體重及腦損傷程度影響最佳劑量窗口。
二、劑量相關(guān)安全性風(fēng)險(xiǎn)的臨床觀察
2.1 低劑量組(1-5×106 cells/kg)
2021年,韓國(guó)科研人員在國(guó)際期刊《Stem Cells International》上發(fā)表了一篇關(guān)于《異基因間充質(zhì)干細(xì)胞治療利妥昔單抗和靜脈注射免疫球蛋白無(wú)反應(yīng)的腎移植患者慢性活動(dòng)性抗體介導(dǎo)排斥反應(yīng)的臨床試驗(yàn)》的臨床研究成果。

研究對(duì)象為兩例對(duì)利妥昔單抗和靜脈注射免疫球蛋白治療無(wú)效的CAMR患者。每位患者均通過(guò)遠(yuǎn)端手臂的外周靜脈接受4個(gè)周期的同種異體MSCs(每隔一周1×106細(xì)胞/kg)。我們觀察了最后一次MSC輸注后6個(gè)月的不良事件和腎功能。
安全性結(jié)果總結(jié)
- 患者#2是唯一出現(xiàn)不良事件的受試者,具體表現(xiàn)為:
- 1級(jí)腹瀉:排便頻率較基線增加(每日<4次),但排便量略有增加(符合CTCAE 1級(jí)標(biāo)準(zhǔn))。
- 2例3級(jí)高血壓:收縮壓≥160 mmHg或舒張壓≥100 mmHg,需醫(yī)療干預(yù)(包括≥2種藥物或強(qiáng)化治療方案)。
- 其他患者:未報(bào)告與治療相關(guān)的不良事件。
嚴(yán)重不良事件(SAE)報(bào)告:研究期間所有受試者均未發(fā)生需住院治療、導(dǎo)致殘疾或死亡的嚴(yán)重不良反應(yīng)。
研究表明,結(jié)果清楚地表明,除了輕度腹瀉和血壓升高外,患者沒(méi)有出現(xiàn)嚴(yán)重不良事件。這些結(jié)果與之前關(guān)于MSCs在KTR中表現(xiàn)出良好安全性的報(bào)道一致。與之前在移植后早期患者中進(jìn)行的研究相比,本研究最重要的方面是多次間充質(zhì)干細(xì)胞治療不會(huì)導(dǎo)致因長(zhǎng)期使用免疫抑制劑而產(chǎn)生較大免疫抑制負(fù)擔(dān)的患者出現(xiàn)感染并發(fā)癥或腫瘤發(fā)展。
2.2 中劑量組(5-10×106 cells/kg)
2016年,我國(guó)科研人員在《當(dāng)代醫(yī)學(xué)》上發(fā)表了一篇關(guān)于《自身骨髓間充質(zhì)干細(xì)胞治療慢性移植物腎病的安全性與可行性》的臨床研究成果。
該試驗(yàn)采用Seldinger法自股動(dòng)脈插入導(dǎo)管,行移植腎動(dòng)脈造影。插管至移植腎動(dòng)脈,注入骨髓間充質(zhì)干細(xì)胞,注入量為5×106個(gè)/kg,采用無(wú)菌生理鹽水稀釋至20mL。
安全性結(jié)果:26例患者治療后共發(fā)生不良反應(yīng)8例,其中發(fā)熱3例、皮膚瘙癢5例,不良反應(yīng)發(fā)生率為30.77%,但無(wú)嚴(yán)重不良反應(yīng),并且不會(huì)引起動(dòng)脈血栓、感染等不良反應(yīng)。
2.3 高劑量組(>10×106 cells/kg)
2010年,青島大學(xué)醫(yī)學(xué)院附屬醫(yī)院接收了一例女性患者。因慢性腎衰竭(氮質(zhì)血癥期)于2010年5月7日入我院腎內(nèi)科治療。腎功能檢查:Cr 255pmol/ L,BUN16.7mmol/L;血常規(guī):Hb 66 g/L;尿常規(guī):尿蛋白抖;腎臟ECT:腎小球?yàn)V過(guò)率(GRF)51.98mL/min,其中左腎25.99mL/min,右腎25.99mI./min;B超示雙腎大小無(wú)明顯異常。給予低鹽優(yōu)質(zhì)低蛋白飲食、降壓、糾正貧血及對(duì)癥支持治療。

經(jīng)科研團(tuán)隊(duì)診斷,最終確定了采用先個(gè)性治療然后進(jìn)行臍帶間充質(zhì)干細(xì)胞輸注治療的方案,首先給予患者低鹽優(yōu)質(zhì)低蛋白飲食、降壓、糾正貧血及對(duì)癥支持治療,隨后經(jīng)靜脈注射5×107個(gè)/kg間充質(zhì)干細(xì)胞。
隨訪三周,病人自訴食欲明顯改善。肌酐水平下降,小便也正常了,精力充沛,并且沒(méi)有任何不良反應(yīng)。
2.4 同一臨床研究中不同劑量的干細(xì)胞安全性對(duì)比
2022年,臺(tái)北醫(yī)學(xué)大學(xué)牽頭在行業(yè)期刊《細(xì)胞與分子醫(yī)學(xué)雜志》上發(fā)表了一篇關(guān)于《同種異體脂肪組織來(lái)源的干細(xì)胞 ELIXCYTE?治療慢性腎病:一項(xiàng)評(píng)估安全性和臨床可行性的I期研究》的臨床研究成果。
12名符合條件的CKD患者,接受一劑靜脈同種異體脂肪間充質(zhì)干細(xì)胞治療,分為3組:3個(gè)低劑量組(8 ml 中共6.4×107個(gè)細(xì)胞),3個(gè)中劑量組(24ml中共19.2×107個(gè)細(xì)胞)和6個(gè)高劑量組(40ml 中共32.0×107個(gè)細(xì)胞)在48周后進(jìn)行評(píng)估。

本Ⅰ期臨床試驗(yàn)中,12例受試者中共有11例(91.7%)報(bào)告了41例不良事件(AE),其中97.6%為1-2級(jí),僅1例3級(jí)AE(中劑量組的急性胰腺炎)。未發(fā)生4-5級(jí)AE或致死性事件。
劑量組別分析:
- 低劑量組:未報(bào)告與治療相關(guān)的AE。
- 中劑量組:
- 1例3級(jí)AE(急性胰腺炎,占該組受試者8.3%)。
- 1例SAE(2級(jí)蛋白尿,與治療無(wú)關(guān))。
- 高劑量組:
- 2例與治療相關(guān)的AE(語(yǔ)速緩慢、思維遲緩,均為1級(jí))。
- 1例劑量限制性毒性(DLT):受試者02-008出現(xiàn)1級(jí)“語(yǔ)速緩慢”,符合DLT定義,該情況在第二天及之后得到緩解。(見(jiàn)圖)
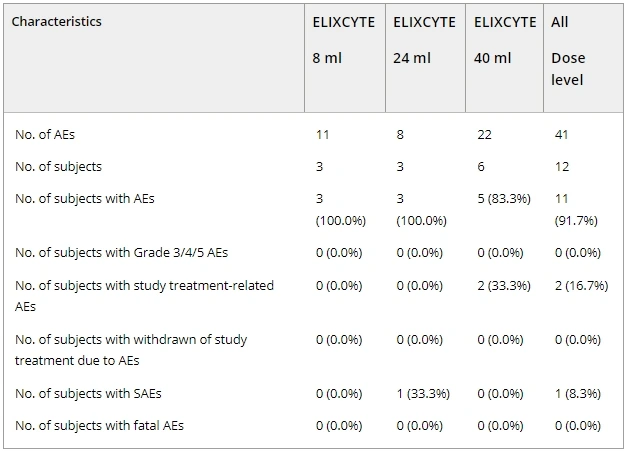
綜上所述,總體而言,所有的慢性腎病患者對(duì)三種劑量的間充質(zhì)干細(xì)胞方案均耐受性良好。高劑量組需在后續(xù)研究中加強(qiáng)神經(jīng)系統(tǒng)AE的監(jiān)測(cè)(如語(yǔ)速緩慢),而低/中劑量組的安全性已得到充分驗(yàn)證。
三、不同干細(xì)胞劑量治療腎病安全性總結(jié)
綜上所述,低劑量組安全性最佳,僅出現(xiàn)輕度不良事件,且無(wú)嚴(yán)重不良事件(SAE)或感染風(fēng)險(xiǎn),與常規(guī)免疫抑制治療的耐受性一致。中劑量組不良反應(yīng)發(fā)生率略高,但均為可控的自限性反應(yīng)。高劑量組風(fēng)險(xiǎn)相對(duì)于中低劑量較高。
總體而言,低/中劑量組安全性已獲充分驗(yàn)證,高劑量組需在后續(xù)研究中優(yōu)化給藥策略,平衡療效與潛在神經(jīng)系統(tǒng)風(fēng)險(xiǎn)。
四、影響劑量安全性的關(guān)鍵因素
聯(lián)合療法(如干細(xì)胞+免疫抑制劑)可能增加藥物相互作用,需謹(jǐn)慎評(píng)估劑量疊加效應(yīng)。
干細(xì)胞來(lái)源與類型
- 自體干細(xì)胞:免疫原性低,但采集過(guò)程可能引發(fā)局部感染或骨髓抑制風(fēng)險(xiǎn)。
- 異體干細(xì)胞:需嚴(yán)格質(zhì)量控制以避免病原體污染,但其易獲取性使其更常用于臨床試驗(yàn)。
患者基線特征
- 腎功能狀態(tài):eGFR較低的患者對(duì)高劑量可能更敏感,因代謝清除率下降可能導(dǎo)致藥物或細(xì)胞因子蓄積。
- 合并癥:糖尿病或高血壓患者需調(diào)整劑量,因高劑量可能誘發(fā)細(xì)胞因子風(fēng)暴或微血管損傷。
- 年齡與免疫狀態(tài):兒童或免疫抑制患者可能對(duì)高劑量更耐受,但需警惕過(guò)度免疫調(diào)節(jié)導(dǎo)致的感染風(fēng)險(xiǎn)。
給藥途徑與聯(lián)合治療
- 靜脈注射的全身性分布可能降低局部毒性,但需控制劑量以避免肺部栓塞風(fēng)險(xiǎn)。
- 聯(lián)合療法(如干細(xì)胞+免疫抑制劑)可能增加藥物相互作用,需謹(jǐn)慎評(píng)估劑量疊加效應(yīng)。
相關(guān)閱讀:自體vs異體:不同來(lái)源的干細(xì)胞治療腎病患者的安全性有區(qū)別嗎?
結(jié)語(yǔ)
腎病作為全球性健康挑戰(zhàn),其治療需求推動(dòng)了干細(xì)胞療法的探索,但劑量選擇直接影響療效與安全性:低劑量安全性最佳,僅出現(xiàn)輕微不良反應(yīng);中劑量不良反應(yīng)可控但發(fā)生率上升;高劑量需警惕神經(jīng)系統(tǒng)風(fēng)險(xiǎn)及劑量限制性毒性。未來(lái)需結(jié)合患者異質(zhì)性(腎功能、合并癥、免疫狀態(tài))及技術(shù)優(yōu)化(靶向遞送、聯(lián)合療法),通過(guò)個(gè)體化劑量策略與長(zhǎng)期隨訪,平衡療效與風(fēng)險(xiǎn),推動(dòng)干細(xì)胞治療從實(shí)驗(yàn)向臨床轉(zhuǎn)化,為腎病患者提供更安全有效的再生醫(yī)學(xué)方案。
相關(guān)閱讀:干細(xì)胞治療腎病:靜脈、動(dòng)脈、皮質(zhì)注射哪種更安全?
參考資料:
Ban, Tae Hyun, Lee, Sua, Kim, Hyung Duk, Ko, Eun Jeong, Kim, Bo-Mi, Kim, Kyoung-Woon, Chung, Byung Ha, Yang, Chul Woo, Clinical Trial of Allogeneic Mesenchymal Stem Cell Therapy for Chronic Active Antibody-Mediated Rejection in Kidney Transplant Recipients Unresponsive to Rituximab and Intravenous Immunoglobulin, Stem Cells International, 2021, 6672644, 10 pages, 2021. https://doi.org/10.1155/2021/6672644
梅國(guó)斌,粟偉峰,楊雨琪,等.自身骨髓間充質(zhì)干細(xì)胞治療慢性移植物腎病的安全性與可行性[J].當(dāng)代醫(yī)學(xué),2016,22(29):40-41.
朱蕾,周麗敏.臍帶間充質(zhì)干細(xì)胞治療慢性腎衰竭的護(hù)理(附1例報(bào)告)[J].齊魯醫(yī)學(xué)雜志,2011,26(01):79.
Zheng C-M, Chiu I-J, Chen Y-W, et al. Allogeneic adipose tissue-derived stem cells ELIXCYTE? in chronic kidney disease: A phase I study assessing safety and clinical feasibility. J Cell Mol Med. 2022; 26: 2972–2980. doi:10.1111/jcmm.17310
免責(zé)說(shuō)明:本文僅用于傳播科普知識(shí),分享行業(yè)觀點(diǎn),不構(gòu)成任何臨床診斷建議!杭吉干細(xì)胞所發(fā)布的信息不能替代醫(yī)生或藥劑師的專業(yè)建議。如有版權(quán)等疑問(wèn),請(qǐng)隨時(shí)聯(lián)系我。



 掃碼添加官方微信
掃碼添加官方微信