概述:干/祖細胞已被廣泛評估為心力衰竭(HF)的有前途的治療選擇。大量基于干細胞/祖細胞療法 (SCT) 治療心力衰竭的臨床試驗已顯示出令人鼓舞的結果,但并非沒有局限性或差異。多組學、生物信息學、精準醫學、人工智能 (AI) 和機器學習 (ML) 領域的最新技術進步為干細胞研究和治療開發提供了新的方法和見解。將這些新技術整合到心力衰竭的干/祖細胞治療中可能有助于解決:
- 1)獲得可靠和高質量的治療性前體細胞的技術挑戰,
- 2)臨床前和臨床研究之間的差異,以及
- 3)個性化選擇在精準醫學的背景下,為個體患者提供最佳的治療細胞類型/群體。本文總結了干細胞治療心力衰竭的臨床現狀,為精準醫療和AI/ML時代計算輔助干細胞移植的發展提供了新的視角。
干細胞治療心力衰竭的臨床應用:精準醫療和人工智能時代的新視角
介紹
心力衰竭(HF)通常由長期心肌病引起,這是一種慢性進行性病理狀況,其特征是心肌(即心肌)衰弱、喪失和/或僵硬。如果沒有適當的干預,心臟泵血能力的累積下降可能會導致心力衰竭甚至死亡。不幸的是,心力衰竭是不可逆且無法治愈的,因為人類心臟沒有足夠的先天再生能力來恢復嚴重的心肌損傷。
心力衰竭已成為全球主要的醫療負擔,它逐漸惡化受影響人群的生理能力,并顯著影響他們的生活質量。僅在美國,心力衰竭就分別影響約2.5%和1.7%的男性和女性。重要的是,近二十年來,心力衰竭的年齡調整死亡率從每10萬人2.36人顯著上升至3.16人。

目前臨床上治療心力衰竭的方案包括血管擴張劑、β受體阻滯劑、鈉-葡萄糖協同轉運蛋白2抑制劑、鹽皮質激素受體拮抗劑和利尿劑的組合。無論推薦的藥物治療如何,約5%的心力衰竭患者會發展為D期心力衰竭或終末期心臟病,需要心臟移植或使用左心室 (LV) 輔助裝置 (LVAD) 進行機械支持。然而,這些針對終末期心力衰竭的先進療法都有其各自的局限性。例如,與一般人群相比,用于移植的匹配心臟持續短缺,并且心臟移植受者的心源性猝死發生率更高。LVAD患者發生血栓栓塞并發癥、出血、動力傳動系統感染和右心室衰竭的風險增加。
因此,對從根本上阻止或逆轉心力衰竭病理進展以及從生物學角度使功能性心肌得以保存和/或再生的替代醫學方法的需求尚未得到滿足。
干細胞是前體細胞,具有自我更新和分化為各種人體組織中功能成熟的特化細胞(即多能或多能)的能力。在過去的二十年里,人們在干細胞研究上投入了大量的精力,導致了不同人類干細胞/祖細胞類型的豐富實驗室發現和轉化應用:胚胎干細胞(ESC)、誘導多能干細胞(iPSC)、譜系限制性干細胞或組織特異性干/祖細胞(例如造血干細胞、骨骼肌衛星細胞和腸干細胞)和成體中胚層多能前體細胞(例如間充質干細胞/基質細胞)。
因此,許多使用基于干細胞的再生療法治療心力衰竭的人體臨床試驗源于有希望的基礎干細胞研究,并顯示出令人鼓舞的結果(表1)。
在這篇綜述中,我們將總結干細胞治療心力衰竭的現狀、持續的挑戰和可能的解決方案,以及精準醫療和人工智能(AI)時代基于干細胞的心臟再生醫學的未來前景(圖1)。
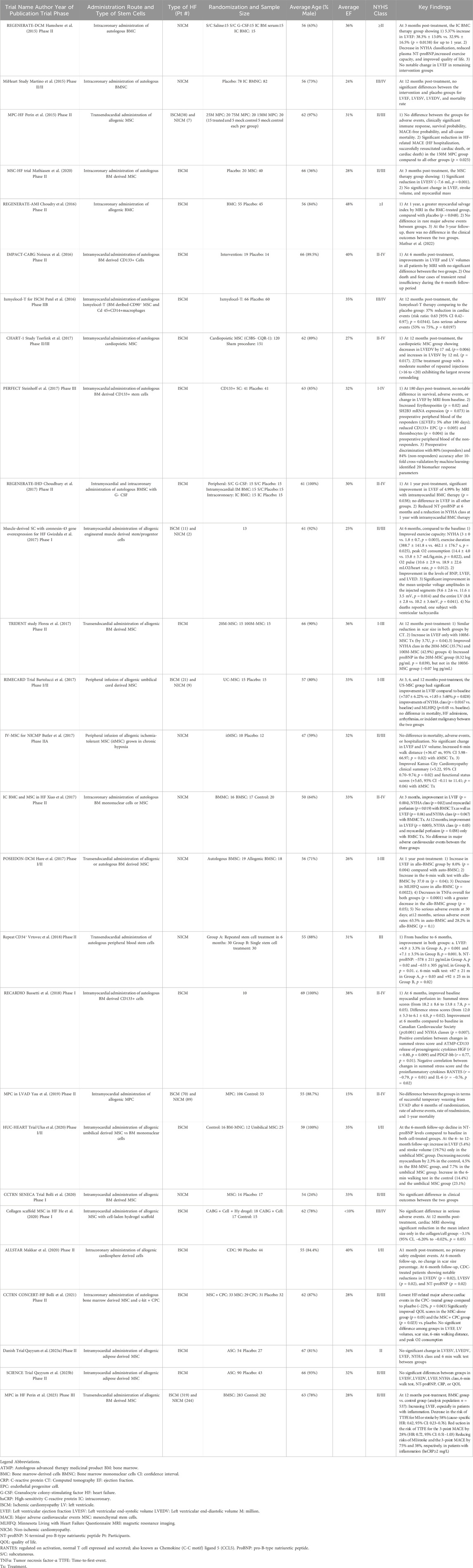
為了設計下一代個性化心力衰竭干細胞治療方法,確保可持續的功能和結構恢復,同時將副作用降至最低,必須將人工智能/機器學習、生物信息學和精準醫學等新成分整合到干細胞研究和治療開發中。新興的簡化高通量測試平臺,例如類器官和芯片上器官疾病模型,可能會大大縮短臨床前開發階段并加速人體試驗的進度。
干細胞治療心力衰竭的臨床范圍
骨髓干細胞治療心力衰竭
2001年,骨髓干細胞(BMSC)首次被移植到缺血性心臟損傷的動物模型中,供體細胞被證明可以在心肌梗塞周圍區域從頭產生心肌和血管結構。觀察到的益處很大程度上歸因于供體細胞旁分泌組織營養因子,例如VEGF和HGF分別促進血管生成和心肌細胞 (CM) 存活。
REGENERATE AMI試驗研究了自體BMMC冠狀動脈內輸注對ICM患者的影響。盡管1年隨訪結果令人鼓舞,顯示干預組梗死面積顯著減小,心肌挽救指數改善,但5年隨訪并未顯示出臨床結果改善,這表明干預組的短期獲益冠狀動脈內BMMC輸注。
間充質干細胞治療心力衰竭
間充質干細胞 (MSC) 是同種異體STRO-1/STRO-3+細胞,是表達CD73、CD90和CD105的基質細胞亞群,可以從骨髓、脂肪和其他組織中提取。
間充質干細胞是成體多能前體細胞,具有巨大的心臟修復潛力,因為它們可以很容易地從自體來源分離出來并在體外快速擴增。MSC已被證明可以改善多種心臟損傷臨床前動物模型的心臟功能。它們對心臟修復的主要作用機制是旁分泌多種組織營養因子,通過血管生成、內皮化、抗炎和抗纖維化刺激細胞修復和再生。間充質干細胞直接分化為所需的心臟細胞類型(如果有的話)似乎對先前研究中觀察到的功能恢復沒有顯著貢獻。
MSC-HF試驗報告稱,接受多次心肌內注射自體骨髓間充質干細胞治療的ICM患者在初次治療后12個月,左心室收縮末期容積 (LVESV)、EF和心肌質量逐漸改善,甚至減少了因心絞痛住院的情況MSC治療組4年后。在1年隨訪中,DREAM-HF試驗表明,單劑量經心內膜注射同種異體BM來源的MSC可以改善治療心力衰竭患者的LVEF、LVESV、LV舒張末期容積 (LVEDV),MI降低12%高敏CRP升高(≥2mg/L)的患者存在卒中風險。這些結果表明間充質干細胞治療可以改善心力衰竭患者的臨床結果長達數年,特別是對于那些患有全身炎癥的患者。
心球來源的細胞治療心力衰竭
心球衍生細胞(CDC)的特點是能夠從心臟組織中分離出來,并在懸浮培養物中形成球體。它們可以充當成體干/祖細胞,并且已被證明可以在SCID米色小鼠中分化為肌細胞和血管細胞。CDC主要通過釋放旁分泌因子和外泌體來促進心臟修復,從而抑制細胞凋亡并促進血管生成和CM增殖。
ALLSTAR試驗評估了疤痕負擔>15%的ICM患者冠狀動脈內輸送同種異體CDC的安全性和有效性。6個月隨訪時,MRI顯示干預組的LVESV、LVEDV、N末端B型利鈉肽原(NT-proBNP)水平顯著降低,節段圓周應變降低,但其運動功能沒有改善。左室疤痕大小,表明CDC可以在功能上使此類患者受益,但不能抗纖維化。
干細胞/祖細胞來源的外泌體治療心力衰竭
外泌體是攜帶各種蛋白質、脂質和/或RNA的細胞外囊泡,在細胞間通訊中發揮重要作用。由于旁分泌效應是干/祖細胞介導的心臟修復的重要機制,因此源自含有分泌營養因子(例如促血管生成和促存活細胞因子)的細胞的外泌體可能構成直接細胞移植的替代治療方法。例如,源自人類iPSC的外泌體對心臟間充質基質細胞具有增殖和保護作用,影響其轉錄組和蛋白質組譜。
(鮑比斯-沃佐維奇等人,2015)通過心肌內注射遞送的CDC衍生外泌體被證明可以改善豬MI模型的心臟功能并減少疤痕大小。
外泌體治療缺血性心臟的潛在作用機制包括:
- 1)通過抑制caspase3/7激活和遞送心臟保護性microRNA(miR)(例如miR-21和miR-210)來減少氧化應激,從而防止心肌再灌注損傷;
- 2)通過挽救網狀Ca2+ATP酶2a(SERCA-2a)和蘭尼堿受體2(RyR-2)的表達和功能來增強細胞內鈣穩態和心肌細胞收縮;
- 3)改善細胞能量代謝和心肌生物能,而不增加心律失常的風險。
有趣的是,除了調節免疫反應和炎癥外,免疫細胞衍生的外泌體還促進免疫細胞和心肌細胞之間的串擾,從而維持心室功能并促進心肌梗死后的心臟修復。
外泌體療法在心力衰竭患者中的??使用仍在研究中,目前臨床應用面臨的挑戰包括外泌體遞送、組織靶向和免疫原性。此外,外泌體可能具有其細胞起源的固有局限性或缺陷,這可能會影響其治療效果。因此,選擇合適的、健康的干/祖細胞來源,從中有效提取有益的外泌體是改善基于外泌體的心力衰竭治療的關鍵。
干細胞在心力衰竭精準醫療中的應用
精準醫學是醫學的預期未來,其中治療將根據患者的遺傳組成、環境、生活方式和風險因素進行定制。
干細胞可用于精準醫療中的多種應用:
- 1)干細胞衍生的CM可用于理解或模擬患者特定心臟病的病理生理學;
- 2) 借助iPSC技術或基因組編輯工具,可以分別在患者來源或工程細胞模型中復制由基因突變引起的心臟病;
- 3) 干細胞衍生的心臟細胞模型可用于測試個體患者個性化用藥的有效性和安全性;和
- 4) 自體干細胞衍生的心肌細胞可用作個性化治療工具。
幫助干細胞療法未來發展的計算工具
人工智能和機器學習 (ML) 領域正在迅速擴展,并為各種醫療應用做出貢獻,包括醫學成像、個性化醫療和機器人輔助手術。人工智能驅動的決策的例子是算法可以處理環境和生物輸入的場景,例如培養基、細胞間信號或細胞行為的變化,并根據預定義的參數做出相應的響應。例如,人工智能可以通過調整人類干細胞/祖細胞培養物的條件(例如,注入特定細胞因子以刺激細胞生長或添加碳酸氫鹽以維持一致的pH水平)來自主檢測和維持預定的細胞表型,保持培養質量并簡化常規濕實驗室任務。
人工智能分析來自生物庫、研究數據存儲庫、公共衛生數據庫和醫療保健系統的大型臨床前和臨床數據集的能力對精準醫學背景下的干細胞療法具有巨大影響。AI/ML可用于以個性化方式識別常見的基因組特征、個體遺傳多態性、疾病相關突變、形態模式和/或細胞功能。這種跨學科知識有助于:
- 1)確定干細胞的發育階段和成熟度,
- 2) 評估其再生潛力和/或局限性,以及
- 3)預測它們在個體受試者中的治療效果和/或副作用。
例如,ML算法用于識別生物標志物,以預測患者對BMSC治療的陽性反應,使用視頻顯微鏡和圖像分析非侵入性地表征CM,分析藥物對iPSC-CM鈣信號的影響,使用細胞圖像識別有/無遺傳缺陷的細胞,并識別神經干細胞分化。
重要的是,人工智能可以利用來自單獨研究、廣泛數據集和干細胞生物庫的信息來創建模型,預測特定疾病狀態的干細胞治療的結果。這些模型有可能用于增強干細胞增殖、優化其在宿主環境中的功能和/或預測具有特定心肌病表型的個體的最有效群體。因此,將人工智能/機器學習整合到干細胞研究中,為推進基于前體細胞的心力衰竭治療帶來了巨大希望:
- 1)促進我們在系統水平上對特定心臟病背景下干細胞生物學的理解;
- 2)改進臨床級細胞產品的良好生產規范;
- 3)為個體患者建立個性化治療預測模型(圖1)。
討論
最近大量干細胞治療心力衰竭的臨床試驗已經證明了其前景,并大大增加了我們對患者干細胞/祖細胞的行為和工作機制的理解(表1)。
在臨床干細胞研究的下一階段,解決臨床前和臨床研究之間的結果差異并將干細胞治療的范圍擴大到其他形式的心肌病(例如化療或心律失常引起的心肌病)至關重要。利用人工智能/機器學習和計算工具的力量將有助于我們了解干細胞療法的優點和局限性,并為在精準和個性化醫療的背景下正確應用干細胞療法提供系統視角。
參考資料:Chowdhury MA, Zhang JJ, Rizk R and Chen WCW (2024) Stem cell therapy for heart failure in the clinics: new perspectives in the era of precision medicine and artificial intelligence. Front. Physiol. 14:1344885. doi: 10.3389/fphys.2023.1344885
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請及時跟本公眾號聯系,我們將在第一時間處理。



 掃碼添加官方微信
掃碼添加官方微信