全球每1000名新生兒中就有2-3人被腦癱的陰影籠罩,這一數字在發展中國家更高——據世界衛生組織統計,中國每年新增腦癱患兒約4萬人。盡管康復訓練、物理治療甚至手術能緩解癥狀,但傳統療法始終無法觸及核心問題:受損的神經細胞無法再生。
然而,一場醫學革命正在悄然發生。近年來,隨著再生醫學的快速發展,干細胞療法作為一種新興的治療手段,為腦癱患者帶來了新的希望。干細胞具有自我更新和多向分化的潛能,能夠通過修復受損神經組織、促進神經再生、調節炎癥反應等多種機制改善腦癱患者的癥狀。
本文將結合多項臨床研究和數據,深入探討干細胞療法在腦癱治療中的應用效果以及見效時間,并探討影響起效時間的關鍵影響因素。

干細胞療法改善腦癱多久見效?起效時間與個體差異詳解
一、干細胞治療后癥狀改善的“黃金時間窗”
根據多項臨床試驗和案例觀察,干細胞治療后腦癱患者的功能改善通常分為三個階段:
1.1 早期(1-3個月):運動功能與痙攣的初步緩解
2012年,中國北京海軍總醫院在行業期刊《細胞移植》上發表了一篇關于《神經干細胞移植治療重度腦癱患兒的療效》的臨床研究成果。
研究發現:1例患者最早見效于術后3天。移植前患者存在易激惹、入睡困難及睡眠時間短的問題,術后可于10點入睡并整夜睡眠,易激惹狀態得到改善,扭轉痙攣和角弓反張引起的異常姿勢部分糾正。
大部分患者在術后1個月出現臨床改善。術前康復訓練改善較小的患者,治療后頭部控制能力提升,思維亢進和異常姿勢部分糾正,肢體功能恢復較好。智力低下患者的認知能力提高,語言理解與交流能力改善,對簡單指令和面部表情的識別能力增強。部分患者治療初期未見明顯效果,但術后2~3個月開始出現臨床改善。
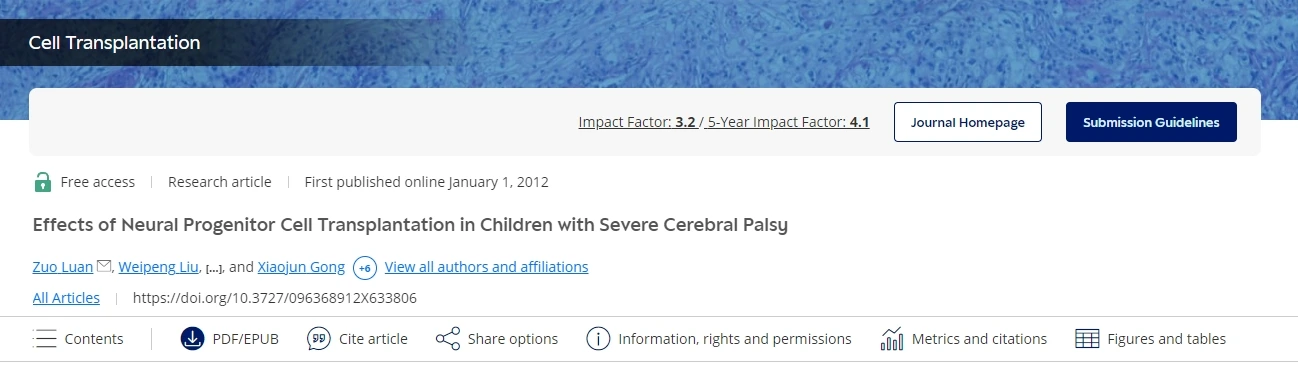
術后腦癱患兒的GMFM(粗大運動功能量表)及PDMS-FM(佩珀運動發育量表精細運動分量表)總評分均顯著且持續提高。具體表現為:
- PDMS-FM:每月評分提高2.22±3.54分;
- GMFM:每月評分提高0.31±0.52分。術后1個月內,評分提升速度顯著加快:
- PDMS-FM:每月提升2.17±3.27分;
- GMFM:每月提升5.35±2.67分(均具有統計學意義)。(見圖1)
綜上所述,研究顯示,神經干細胞移植治療腦癱有效:大部分患者在1個月內運動和認知能力都能得到短期提升(如頭部控制、語言理解),并且治療顯著促進了腦癱患者的運動功能恢復。
2020年,根據《干細胞研究與治療》報道,我國研究團隊開展的研究,通過隨機、雙盲、安慰劑對照試驗為人臍帶間充質干細胞治療腦癱的安全性和有效性進一步提供證據。

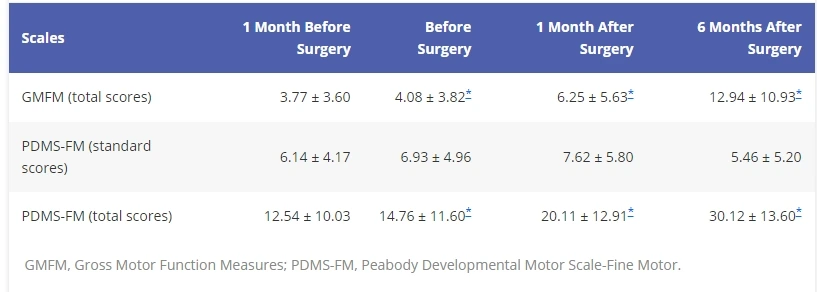
19名腦癱患者在接受人臍帶間充質干細胞注射后:
ADL(日常生活能力)評分和CFA(精細動作功能)評分在3個月隨訪時hUC-MSC組較對照組改善更顯著。(見圖2)
斷層掃描/計算機斷層掃描評估腦代謝活動:發現相比于對照組,間充質干細胞治療組中五分之三的患者在3個月中觀察到葡萄糖標準攝取值顯著增加,較基線提升超過50%。這表明腦糖代謝的改善可能在間充質干細胞移植誘導的功能改善中起到重要作用。
綜上所述,hUC-MSC治療可顯著改善腦癱患者的功能障礙,并揭示其作用機制可能與腦代謝活性的增強相關,為干細胞治療腦癱提供了新的治療方向和循證依據。
1.2 中期(3-6個月):核心功能的顯著逆轉
2020年,南方醫科大學附屬東莞市人民醫院在《Stem Cells International》上發表了一篇關于《人類間充質干細胞移植治療腦癱的證據:隨機對照試驗的薈萃分析》的研究成果。

本分析納入4項研究,共189名受試者,hMSC組采用hMSC治療,對照組采用生理鹽水治療。
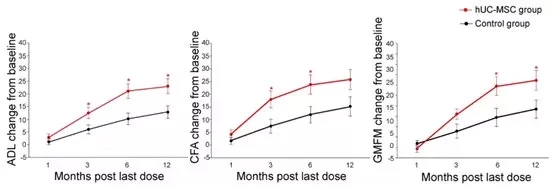
研究發現,干細胞顯著改善腦癱患者運動功能:
GMFM評分:干細胞組較對照組平均提升1.10個標準差,且在第3、6個月隨訪時均持續有效。(見圖3)
CFA評分:干細胞組平均提升1.30個標準差,在3個月和6個月時效果顯著。
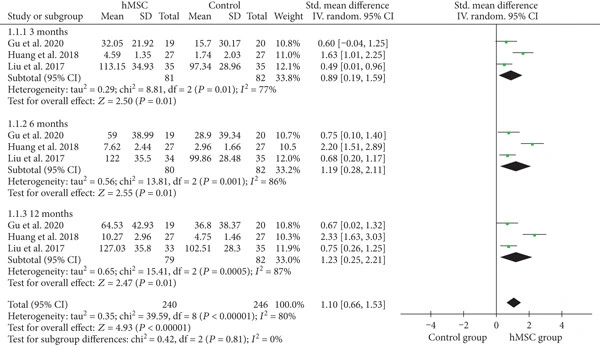
綜上所述,研究表明給腦癱患兒輸注臍帶或骨髓干細胞后,6個月內運動能力(如走路、抓東西)平均提升幅度比對照組大。并且療效在治療后3個月到1年內,患兒功能改善趨勢保持穩定。
2023年,澳大利亞維多利亞州悉尼大學腦癱聯盟研究所在《干細胞轉換醫學》期刊雜志發表的一篇文章通過對目前處于臨床試驗階段的臍帶血干細胞治療腦癱項目進行了分析,臨床結果報告得出臍帶血干細胞治療可改善腦癱患者的粗大運動功能。

研究人員收集了11項研究(包括已發表和未發表)的數據,共涉及285名接受臍帶血干細胞治療的腦癱患者和171名對照組患者。這些患者平均年齡約3歲半(范圍8個月至19年),大部分通過靜脈注射臍帶血(占80%)。
研究發現,治療6個月后,接受臍帶血的患者在運動能力評估表(GMFM-66)上的得分平均比對照組多提高0.93分,這表明臍帶血干細胞可能幫助患者在行走、抓握等動作上取得進步。
此外,研究還發現注射的細胞越多,患者的運動功能改善越明顯。例如,高劑量組的得分提升更大。
1.3 長期(6個月以上):穩定改善與并發癥風險降低
2022年,國內某三甲醫院在國際期刊《Stem Cell Research & Therapy》上發表了一篇關于《腦癱患者鼻腔內注射神經干細胞的安全性和有效性結果:一項隨機對照試驗》的臨床研究成果,并進行了長達2年的隨訪記錄。
本次研究將25名3~12歲的腦癱患者隨機分為治療組(15例)和對照組(10例),治療組接受鼻貼載藥神經干細胞(NSCs)經鼻腔輸注和康復治療,對照組僅接受康復治療。臨床結果表明:
1.運動與日常功能改善:
- GMFM-88量表:治療組患兒24個月后運動功能顯著提升,尤其在精細動作(如抓握、書寫)和平衡能力上表現突出。
- ADL(日常生活活動能力量表):治療組ADL評分較治療前提高35%,患兒在自主進食、穿衣、移動等日常活動中獨立性顯著增強。
- 生活適應與表達能力:社交互動、語言表達(如詞匯量、指令執行能力)均顯著改善,部分患兒可參與簡單社交活動,家庭溝通質量提升。
2.神經影像學驗證:
- 腦網絡能量降低(FBN分析):治療后腦功能網絡紊亂程度減輕,提示神經可塑性增強。
- 灰質體積增加(VBM分析):關鍵運動和感覺相關腦區(如小腦、運動皮層)體積擴大,支持功能恢復的神經生物學基礎。
3.生活質量綜合提升:
- 社會參與度:運動能力與語言功能的改善使患兒更易融入家庭和社會活動(如學校、游戲)。
- 家庭照護負擔減輕:日常活動能力的提升減少了家屬的照料強度,間接改善家庭生活質量。
- 情緒與心理狀態:社交能力增強降低了患兒孤獨感,部分家庭報告患兒情緒穩定性顯著提高。
4.整體安全性良好:24個月隨訪期間僅發生4例不良反應,均為輕微且短暫:
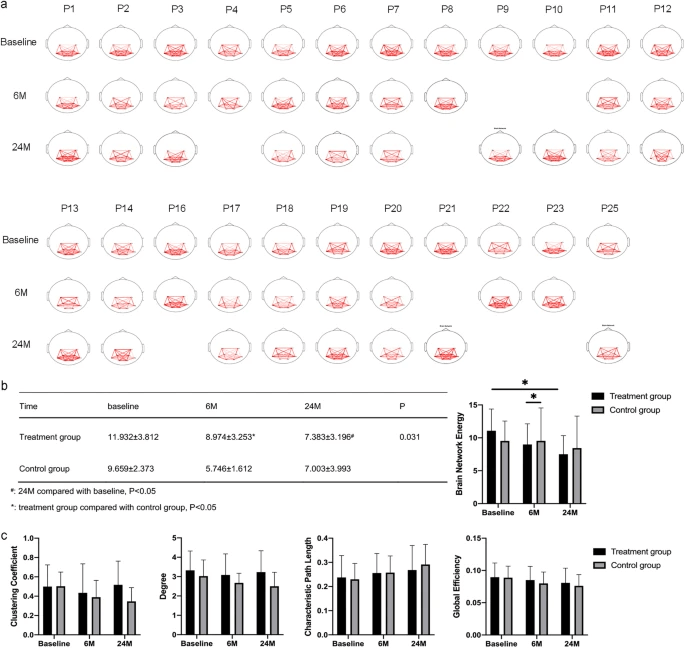
綜上所述,本研究發現,鼻腔內注射神經干細胞聯合康復治療在2年的長期隨訪中能顯著改善腦癱患兒的運動、語言及日常生活能力(ADL),并提升其獨立性和家庭生活質量,同時安全性良好,不良反應輕微可控。該療法為腦癱患兒提供了一種安全有效的創新治療方案。
相關閱讀:干細胞治療腦癱能維持多久?5年臨床研究揭示長期穩定性
二、干細胞治療腦癱起效時間總結
綜上所述,干細胞治療腦癱的起效時間呈現階段性特征且存在個體差異。早期(1-3 個月)部分患者最快3天可見睡眠、情緒等改善,多數在 1 個月左右出現頭部控制增強、認知和語言能力提升,運動功能評分顯著提高;中期(3-6 個月)核心運動功能顯著改善,如走路、抓握能力提升幅度超過對照組,且細胞劑量越高改善越明顯;長期(6 個月以上)患者運動、語言及日常生活能力持續穩定增強,關鍵腦區灰質體積增加,家庭照護負擔減輕,同時保持良好的安全性 。
總體而言,干細胞治療在短期內可激活神經修復機制,長期則通過促進神經可塑性和代謝改善實現功能維持,但需結合康復訓練以最大化療效。
三、影響改善時間的關鍵因素
干細胞治療的療效顯現時間因患者個體差異、疾病階段及治療方案而異,需綜合以下關鍵因素評估:
3.1 患者基線病情
年齡與病程:
- 嬰幼兒期(0.5-3歲):神經可塑性強,修復速度更快。
- 學齡期(6歲以上):療效可能滯后,需更長時間(如6-12個月)觀察。
病情嚴重程度:
- 輕中度腦癱(如GMGCS分級Ⅲ級):1個月可見改善,3個月效果顯著。
- 重度腦癱(如GMGCS分級Ⅴ級):需多次治療(如每6個月一次),且效果可能在6個月后逐漸顯現。
3.2 干細胞類型
間充質干細胞(MSCs):靜脈或鞘內注射,3-6個月見效,適用于多數患者。
神經干細胞(NSCs):可直接修復神經回路,部分患兒在3個月內出現運動功能突破性改善。
詳情請瀏覽:腦癱治療選間充質還是神經干細胞?機制、療效和安全性的全面對比
3.3 個體差異
免疫狀態:高炎癥水平(如C反應蛋白升高)可能阻礙干細胞歸巢,需聯合抗炎治療(如糖皮質激素)以加速進程。
基因與代謝:部分患兒因基因突變(如ARX基因缺陷)對干細胞響應較弱,需個性化方案。
三、注意事項
盡管干細胞療法在腦癱治療中顯示出巨大潛力,但仍面臨一些挑戰:
療效局限性:約10%患者對干細胞治療反應不佳,可能與遺傳背景(如CPEB4基因突變)相關.
標準化與安全性:目前,干細胞療法尚未完全標準化,不同研究的劑量、移植方式和隨訪時間存在差異,這可能影響療效的可重復性和安全性。
結語
干細胞療法為腦癱患者帶來了新的希望。根據現有研究,患者在接受治療后1-3個月內即可觀察到顯著的短期改善,3-6個月后中期效果更加明顯,而長期療效可持續1年以上。盡管仍面臨一些挑戰,但隨著技術的不斷進步和研究的深入,干細胞療法有望成為腦癱治療的重要手段。
相關閱讀:干細胞療法改善腦癱多久見效?起效時間與個體差異詳解
參考資料:
Luan Z, Liu W, Qu S, et al. Effects of Neural Progenitor Cell Transplantation in Children with Severe Cerebral Palsy. Cell Transplantation. 2012;21(1_suppl):91-98. doi:10.3727/096368912X633806
Gu, J., Huang, L., Zhang, C. et al. Therapeutic evidence of umbilical cord-derived mesenchymal stem cell transplantation for cerebral palsy: a randomized, controlled trial. Stem Cell Res Ther 11, 43 (2020). https://doi.org/10.1186/s13287-019-1545-x
Xie, Baocheng, Chen, Minyi, Hu, Runkai, Han, Weichao, Ding, Shaobo, Therapeutic Evidence of Human Mesenchymal Stem Cell Transplantation for Cerebral Palsy: A Meta-Analysis of Randomized Controlled Trials, Stem Cells International, 2020, 5701920, 10 pages, 2020. https://doi.org/10.1155/2020/5701920
Finch-Edmondson M, Paton M, Webb A, Ashrafi M, Blatch-Williams R, Cox, Jr. C, Crompton K, Griffin A, Kim M, Kosmach S, Kurtzberg J, Nouri M, Sun J, Zarrabi M, Novak I. Abstract 5 Umbilical Cord Blood Treatment to Improve Gross Motor Function in Individuals with Cerebral Palsy: Results from an Individual Participant Data Meta-Analysis. Stem Cells Transl Med. 2023 Sep 4;12(Suppl 1):S6. doi: 10.1093/stcltm/szad047.006. PMCID: PMC10476953.
https://www.researchsquare.com/article/rs-1599525/v1
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。



 掃碼添加官方微信
掃碼添加官方微信