青光眼是一種以進行性視神經變性為特征的疾病,也是全球失明的主要原因之一,會引起視網膜神經節細胞(RGC)及其軸突緩慢退行性病變,最終導致視力喪失。
有數據顯示,全球有近9500萬人患青光眼,其中約1000萬人單眼失明,且還有更多的人因青光眼而出現視力障礙。隨著人口老齡化加劇,預計2040年,全球將有超過1億人受到青光眼影響。
眼內壓(IOP)升高被認為是RGC和神經纖維受損的重要因素,主要通過機械壓迫、缺血及免疫炎癥級聯反應驅動病變。這種損傷似乎首先累及視神經頭內無髓鞘的RGC軸突,然后累及RGC體,最終導致青光眼性視神經病變(GON)。
已有多種致病因素被提出解釋青光眼中RGC凋亡/丟失:微循環缺血、活性氧(ROS)生成過量、雙向軸突運輸受損、副炎癥、興奮性毒性、神經營養因子減少以及電活動減少。盡管接受了規范治療,多數GON患者仍會出現RGC進行性丟失。
目前許多潛在治療方案正在臨床研究中,其中細胞療法因能直接分化替代受損RGC,成為最具潛力的治療策略之一。另一方面,細胞療法可以旁分泌不同的因子,這些因子已被證明可以在視神經損傷后激活RGC內在再生程序,促進細胞存活和軸突再生。
具體而言,細胞療法的有效性可通過多種機制表現出來,包括血液流變學、抗氧化、抗炎、抗凋亡、神經營養和細胞保護機制,這些機制在臨床上可以改善患者視功能和青光眼的總體預后。

近年,有學者進行了一項關于GON的臨床試驗,10名患者接受自體脂肪間充質干細胞(AD-MSC)和富血小板血漿(PRP)治療后6個月,80%患者自覺視功能得到顯著改善,并且沒有報告眼部或全身影響。
患者篩選和分組:共25名GON患者(35只眼)入組,10名女性,15名男性,平均年齡70.7±9.9歲,年齡范圍50-84歲。被隨機分為兩組,對照組共21只眼(8名男性,7名女性),其余14只眼構成治療組患者(7名男性和3名女性)。
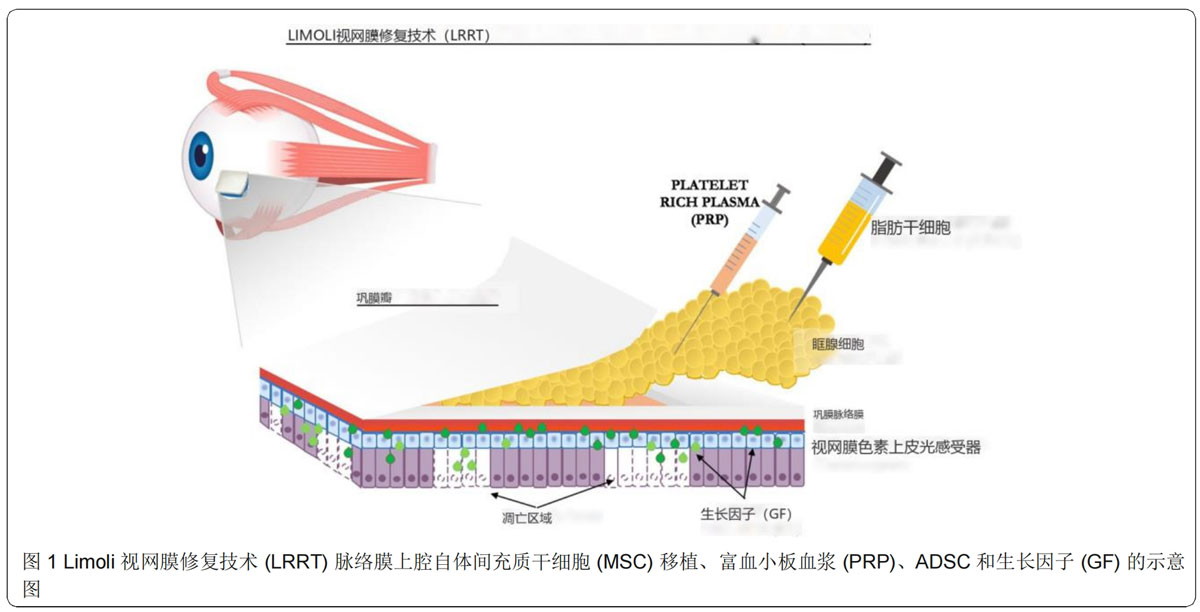
方 法:根據Limoli視網膜修復技術(LRRT),治療組在脈絡膜上腔中移植自體MSC(圖1),該技術由以下三部分組成:脂肪基質細胞(ASC)、脂肪組織基質血管部分(SVF)中所含的AD-MSC以及從富血小板血漿(PRP)中回收的血小板(PLTs)。對照組使用常規治療。
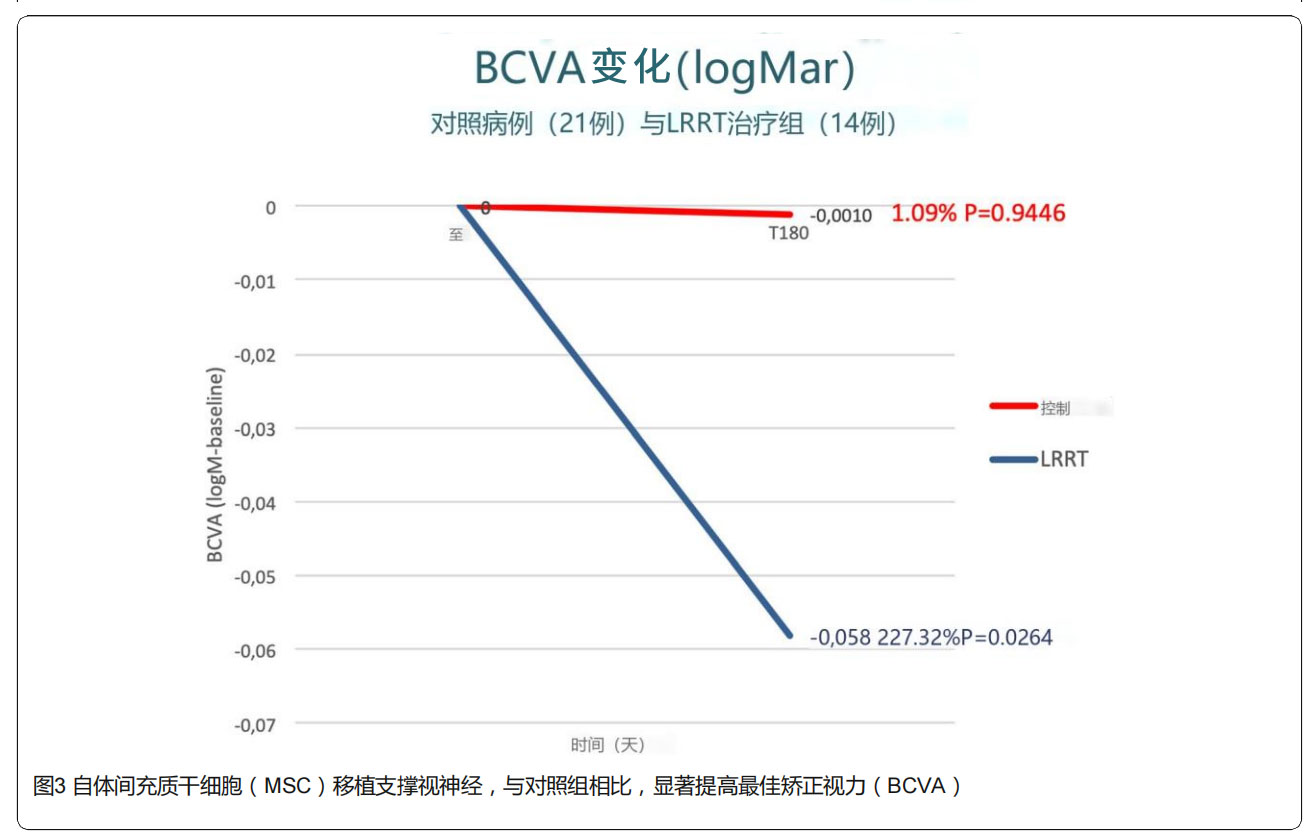
結果:①最佳矯正視力(BCVA):6個月后,對照組BCVA從0.0947降至0.0937 logMAR;治療組BCVA從0.213降至0.155 logMAR,顯示出統計學上顯著改善(圖3),兩組間變化被認為具有統計學意義。(logMAR數值越小,表示視力越好)。
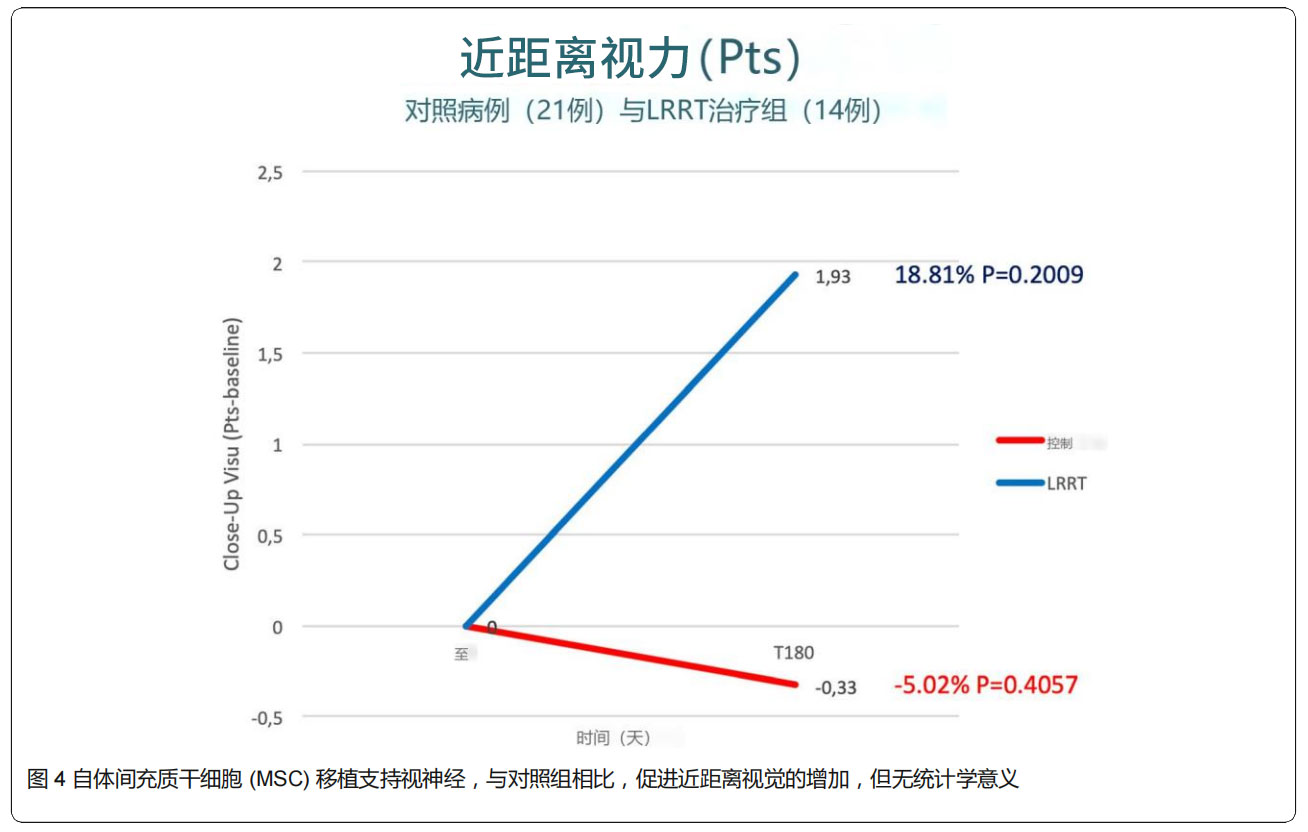
②近距離視力:6個月后,對照組近距離視力從6.57增加至6.9,表明視力惡化;LRRT治療組近距離視力從10.21下降至8.29,表明視力得到改善(見圖4)。雖然后者得到改善,但兩組間變化被認為沒有達到統計學意義。
③顯微視野測量:6個月后,對照組敏感度從13.20 dB降至12.64 dB,表明視功能顯著惡化;LRRT治療組敏感度從10.00上升至11.12,表明視功能得到顯著改善(圖5和6)。與對照組相比,LRRT治療組敏感度增加被認為具有統計學意義。
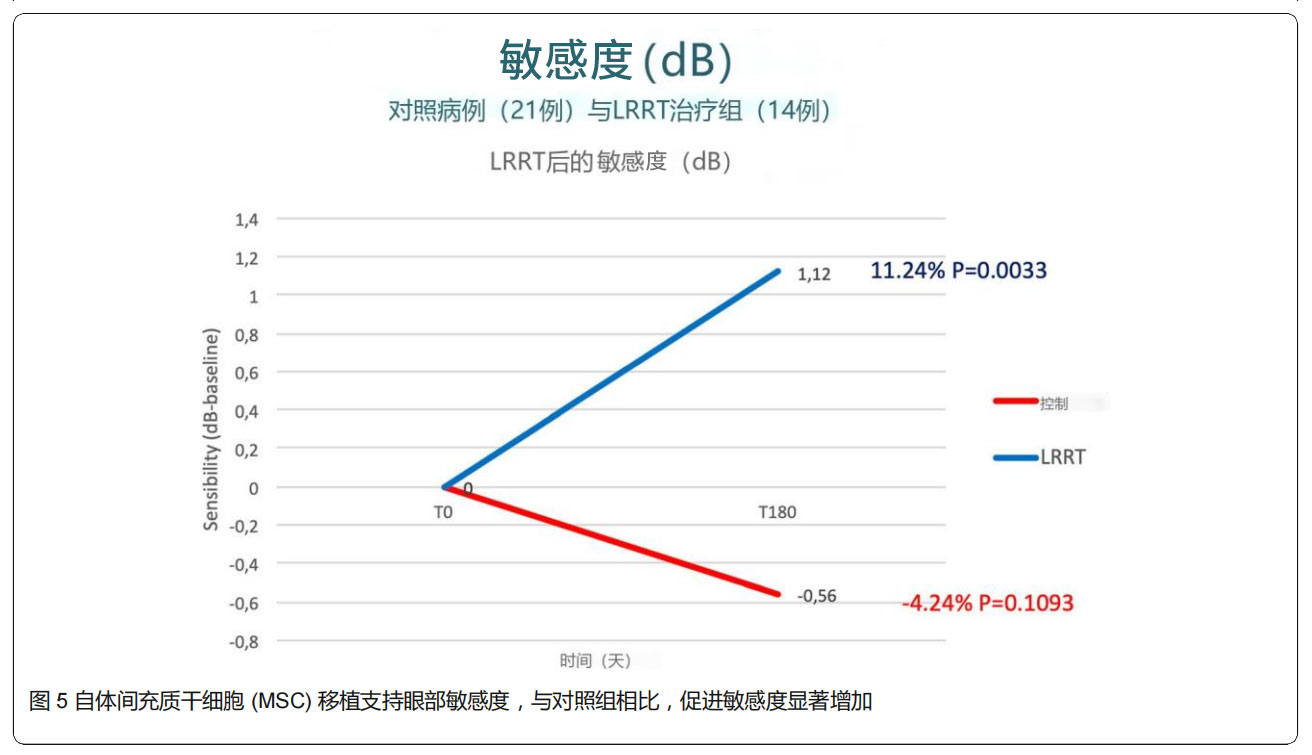
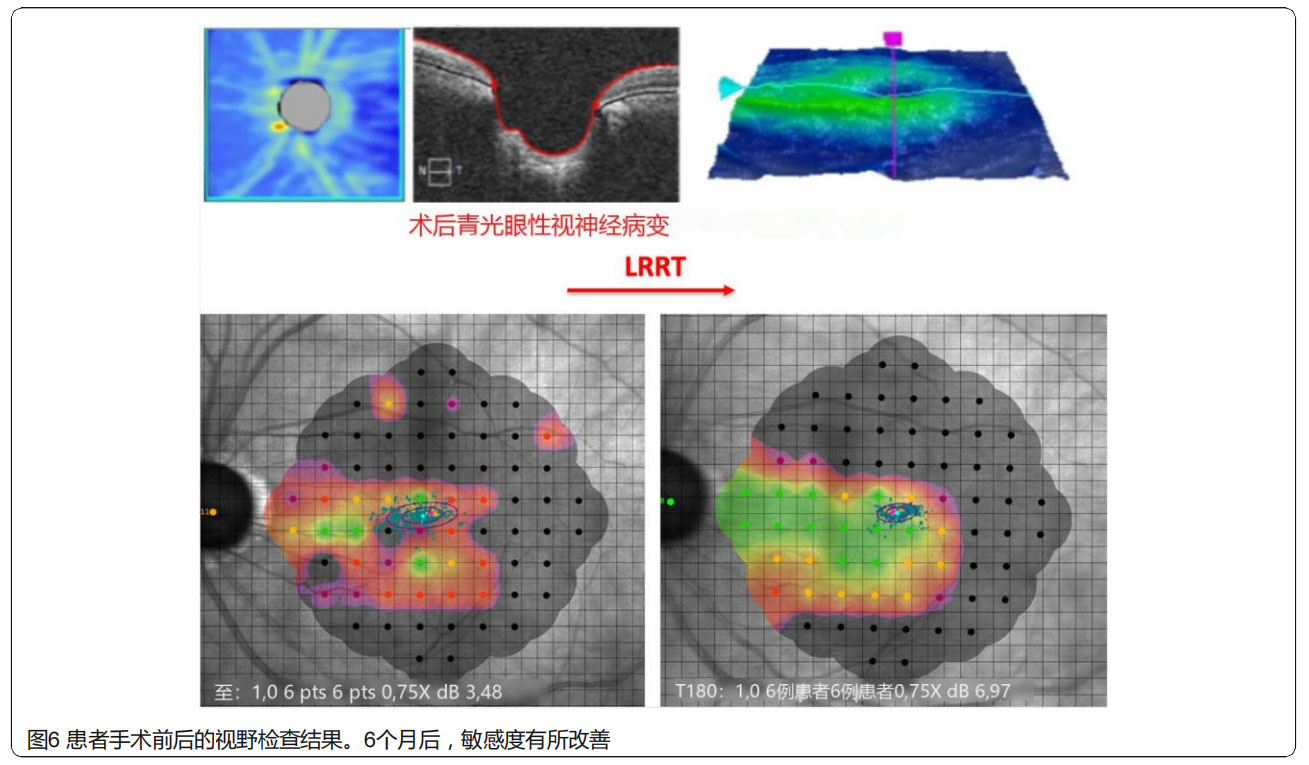
④依從性:通過對治療組所有患者的主觀體驗進行了調查,6個月時,80%患者自覺視功能得到改善,20%保持不變,沒有患者出現視功能惡化的情況。此外,研究還表明,12個月后進行PRP加強注射可以維持療效。
局限性:這項研究存在兩個局限性,一方面樣本量很小,而且研究沒有設盲,后續需要更多的患者來評估這種療法的效果;另一個局限性,是沒有測量電刺激等額外治療是否會增加 MSC活性,這一個局限性構成了近期研究的基礎。
總 結:上述研究結果表明,自體AD-MSC移植與PRP聯合注入脈絡膜上腔可能有助于恢復視神經功能,改善目前沒有治愈性治療選擇的GON患者的臨床、預后和康復情況。
參考資料:
【1】Liang Guo et al.Cellular senescence and glaucoma.10.1016/j.exger.2025.112718.
【2】Paolo Giuseppe Limoli.Mesenchymal stem and non-stem cell surgery, rescue, and regeneration in glaucomatous optic neuropathy.10.1186/s13287-021-02351-4.



 掃碼添加官方微信
掃碼添加官方微信