糖尿病 (DM) 是一個全球性的健康問題,其特征是胰島素抵抗和β細(xì)胞功能障礙。傳統(tǒng)療法往往無法解決潛在機(jī)制,因此需要替代療法。基于間充質(zhì)干細(xì)胞 (MSC) 的療法因其再生和免疫調(diào)節(jié)特性而展現(xiàn)出良好的前景。然而,關(guān)于其在2型糖尿病中的療效和安全性的證據(jù)仍然有限,需要進(jìn)一步評估。
干細(xì)胞治療2型糖尿病:選擇自體還是異體間充質(zhì)干細(xì)胞?9項(xiàng)研究評估其療效與安全性
近日,知名權(quán)威期刊雜志《World J Stem Cells》發(fā)表了一項(xiàng)關(guān)于“自體和異體間充質(zhì)干細(xì)胞治療糖尿病:系統(tǒng)評價和薈萃分析”的研究綜述,填補(bǔ)了這一空白[1]。

這篇綜述探討了基于間充質(zhì)干細(xì)胞 (MSC) 的療法(包括自體和異體療法)在治療2型糖尿病方面的潛力。該研究評估了MSC的安全性、有效性和治療益處,重點(diǎn)關(guān)注其在改善血糖控制、減少胰島素需求和增強(qiáng)β細(xì)胞功能方面的作用。
- 最新薈萃分析:從9個問題來解答干細(xì)胞治療糖尿病的未來前景
- 傳統(tǒng)療法和干細(xì)胞治療糖尿病,有什么區(qū)別?
- 6項(xiàng)進(jìn)展加速治愈進(jìn)程!2025干細(xì)胞治療2型糖尿病最新臨床進(jìn)展匯總(截至5月)
初步得到的臨床結(jié)果表明:自體干細(xì)胞和異體干細(xì)胞移植在臨床和臨床前研究中均能顯著改善了血糖控制,降低了胰島素需求,并增強(qiáng)了β細(xì)胞功能。安全性良好,不良反應(yīng)極少,且主要為短暫性且具有自限性。未報(bào)告死亡事件。治療結(jié)果的差異性和對標(biāo)準(zhǔn)化方案的需求是挑戰(zhàn)。
研究問題與方法
本研究的主要目的是探討自體和異體MSC移植療法在糖尿病治療中的應(yīng)用。本薈萃分析的方案已在國際前瞻性系統(tǒng)綜述注冊庫PROSPERO注冊,注冊號:CRD42023486358。
本系統(tǒng)綜述分析了2000年至2025年間發(fā)表的研究,重點(diǎn)關(guān)注自體和異體MSC在糖尿病(DM)中的治療。研究來自多個數(shù)據(jù)庫,包括臨床試驗(yàn)和臨床前試驗(yàn)。研究結(jié)果與血糖控制、胰島素需求、β細(xì)胞功能和安全性相關(guān)。
主要結(jié)果
研究篩選流程:研究團(tuán)隊(duì)基于關(guān)鍵詞檢索PubMed(248篇)、Scopus(300篇)和Web of Science(372篇)三大數(shù)據(jù)庫,初篩獲得920篇文獻(xiàn)(截至2025年1月1日)。通過排除非目標(biāo)文章類型、非英語文獻(xiàn)及無法驗(yàn)證數(shù)據(jù)的研究,并嚴(yán)格篩選需包含量化影響評估的論文,最終確定22篇符合系統(tǒng)評價標(biāo)準(zhǔn)的研究(流程見圖1)。其中,9篇研究進(jìn)一步滿足薈萃分析要求,構(gòu)成最終分析樣本。
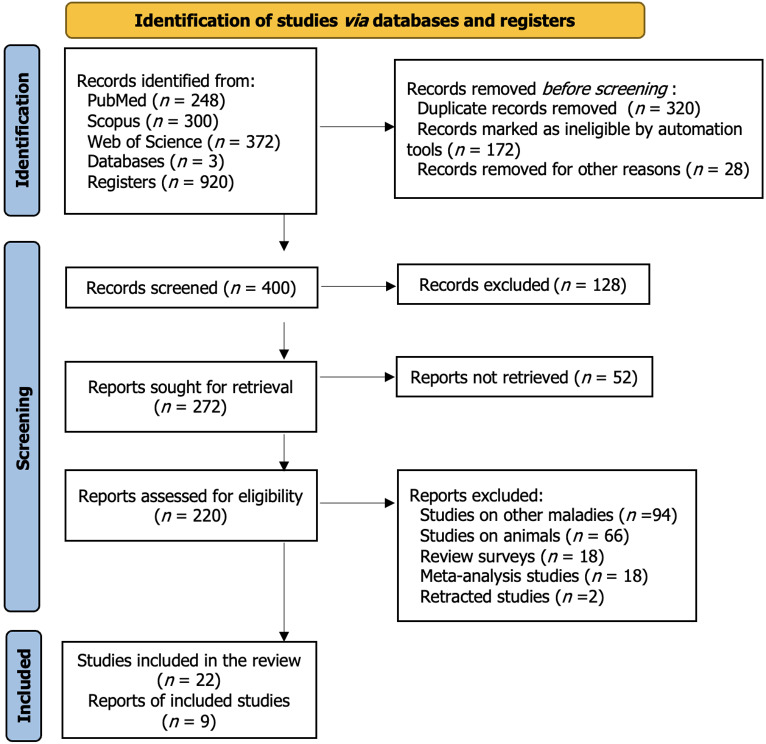
納入研究特征:系統(tǒng)評價涵蓋的22項(xiàng)研究均采用縱向設(shè)計(jì)(21項(xiàng)為前瞻性研究,13項(xiàng)含隨機(jī)對照),聚焦糖尿病(DM)相關(guān)特征或治療機(jī)制分析。補(bǔ)充材料顯示:僅1項(xiàng)研究為單一性別;中國主導(dǎo)該領(lǐng)域(10/22研究);部分研究為單臂設(shè)計(jì)(無對照組)。
薈萃分析納入依據(jù):從22項(xiàng)評估間充質(zhì)干細(xì)胞(MSC)療法對DM療效的研究中,9項(xiàng)被納入薈萃分析。表1詳細(xì)列出了這些研究的特性及其考察的血糖結(jié)局指標(biāo),核心篩選標(biāo)準(zhǔn)為研究設(shè)計(jì)嚴(yán)謹(jǐn)性與數(shù)據(jù)可整合性。
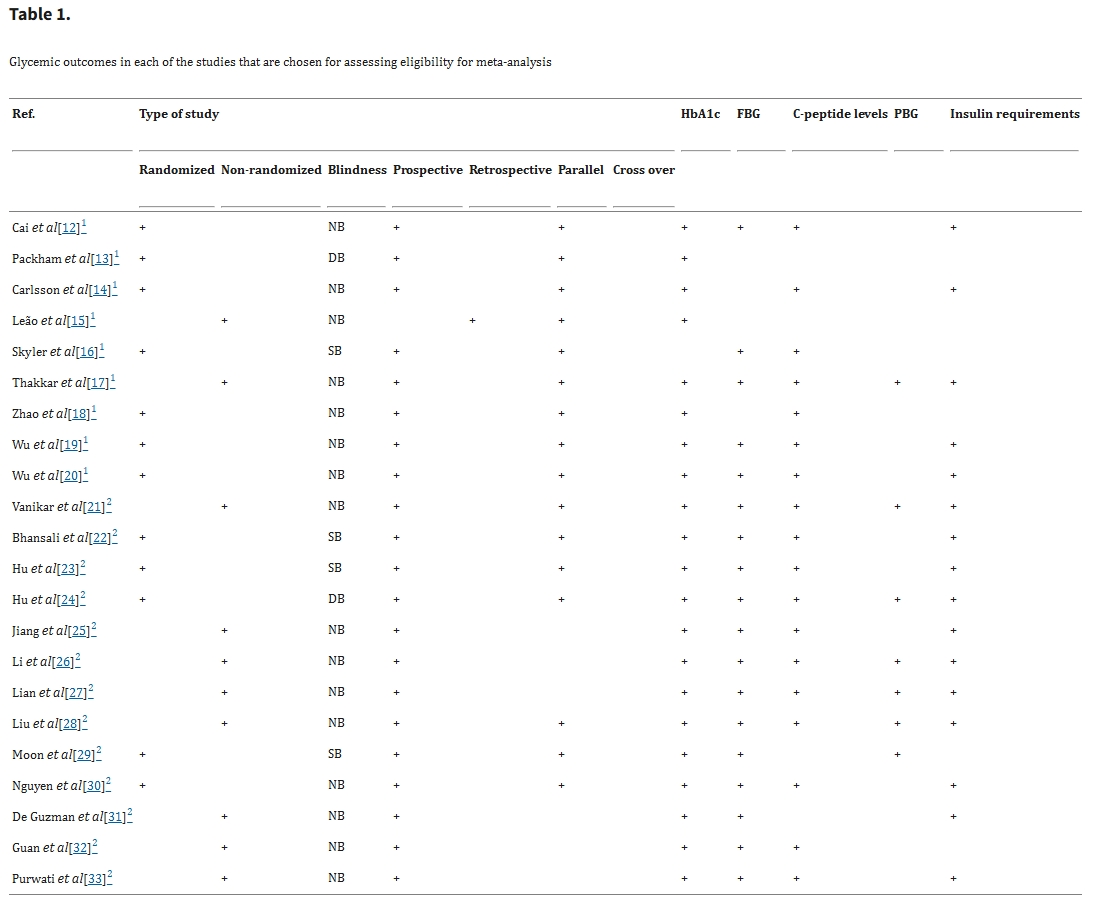
1、已經(jīng)過薈萃分析的研究。2、尚未經(jīng)過薈萃分析的研究。
HbA1c:糖化血紅蛋白;FBG:空腹血糖;PBG:餐后血糖;DB:雙盲;NB:非盲;SB:單盲。
本研究薈萃分析納入的9項(xiàng)研究顯示:
- 細(xì)胞來源:5項(xiàng)使用同種異體MSC,4項(xiàng)采用自體MSC(表2);
- 主要細(xì)胞來源:骨髓是最主要的MSC獲取途徑;
- 靶向器官:胰腺是MSC移植的核心目標(biāo)部位;
- 技術(shù)細(xì)節(jié):表2進(jìn)一步匯總了MSC的具體特性(如細(xì)胞類型、劑量)及移植方法(如給藥途徑、干預(yù)方案),為臨床實(shí)踐提供關(guān)鍵參數(shù)依據(jù)。

核心結(jié)論:同種異體與自體MSC并重,骨髓源細(xì)胞主導(dǎo)治療策略,且胰腺靶向移植為共性選擇。
間充質(zhì)干細(xì)胞對治療糖尿病效果的研究結(jié)果
顯著改善核心血糖指標(biāo):間充質(zhì)干細(xì)胞(MSC)治療對糖尿病患者的血糖控制具有明確的積極作用。研究表明,MSC能夠有效降低糖化血紅蛋白(HbA1c)、空腹血糖及餐后血糖水平,同時減少患者對胰島素的需求,從而在多方面直接改善血糖代謝狀況。
增強(qiáng)胰島素功能與敏感性:除了直接調(diào)節(jié)血糖,MSC還能通過提升胰島β細(xì)胞功能(表現(xiàn)為C肽水平升高)和改善外周胰島素敏感性,從生理機(jī)制上幫助恢復(fù)機(jī)體的血糖自主調(diào)控能力。這為其在減少糖尿病相關(guān)并發(fā)癥方面提供了潛在支持。
長期效果存在波動,但整體趨勢積極:盡管MSC治療在長期觀察中可能表現(xiàn)出某些指標(biāo)的波動(如HbA1c有時回歸基線),但整體上仍顯示出對持續(xù)血糖控制與β細(xì)胞功能的積極影響。不同來源的MSC均表現(xiàn)出改善糖尿病狀態(tài)的潛力,但其長期效果的穩(wěn)定性仍需進(jìn)一步研究與個體化評估。
骨髓間充質(zhì)干細(xì)胞對治療糖尿病影響的薈萃分析結(jié)果
本文進(jìn)行的薈萃分析結(jié)果表明,骨髓來源的MSCs可以降低糖尿病患者的HbA1C、FBG和胰島素需求量,并且略微增加C肽水平(圖2)。
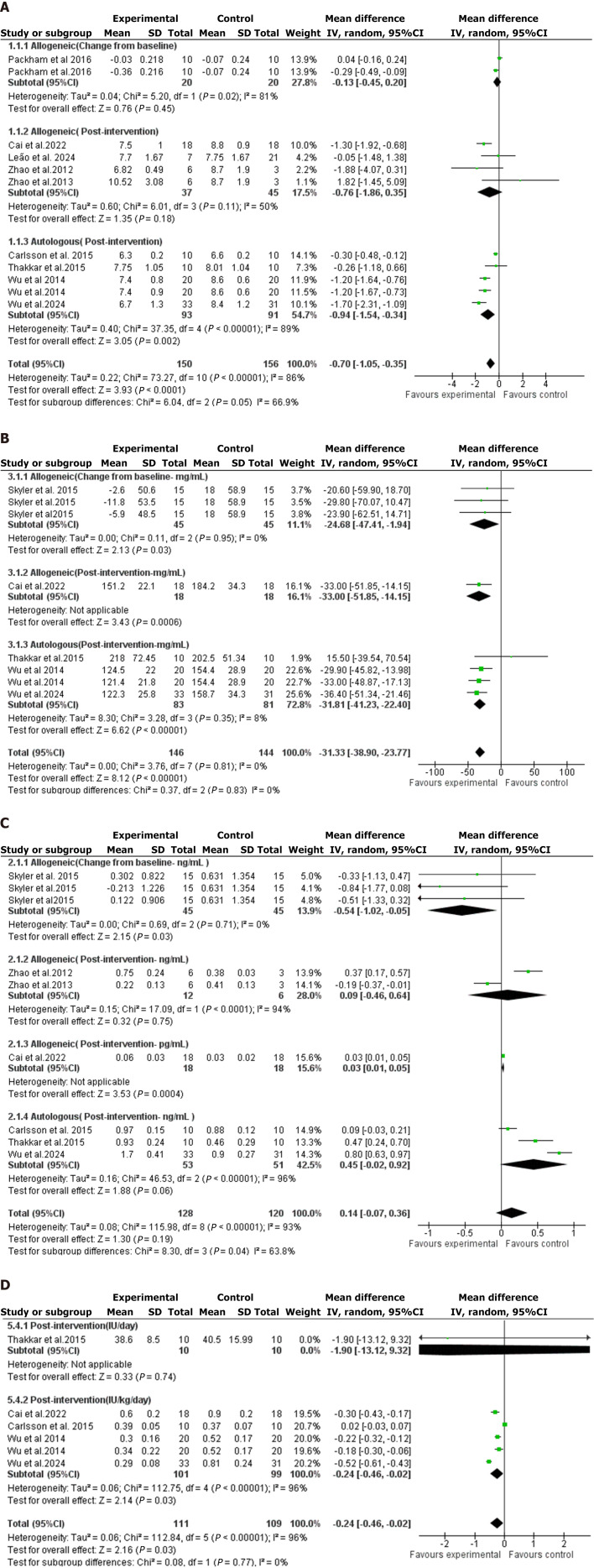
同種異體和自體間充質(zhì)干細(xì)胞移植治療糖尿病療效的薈萃分析結(jié)果
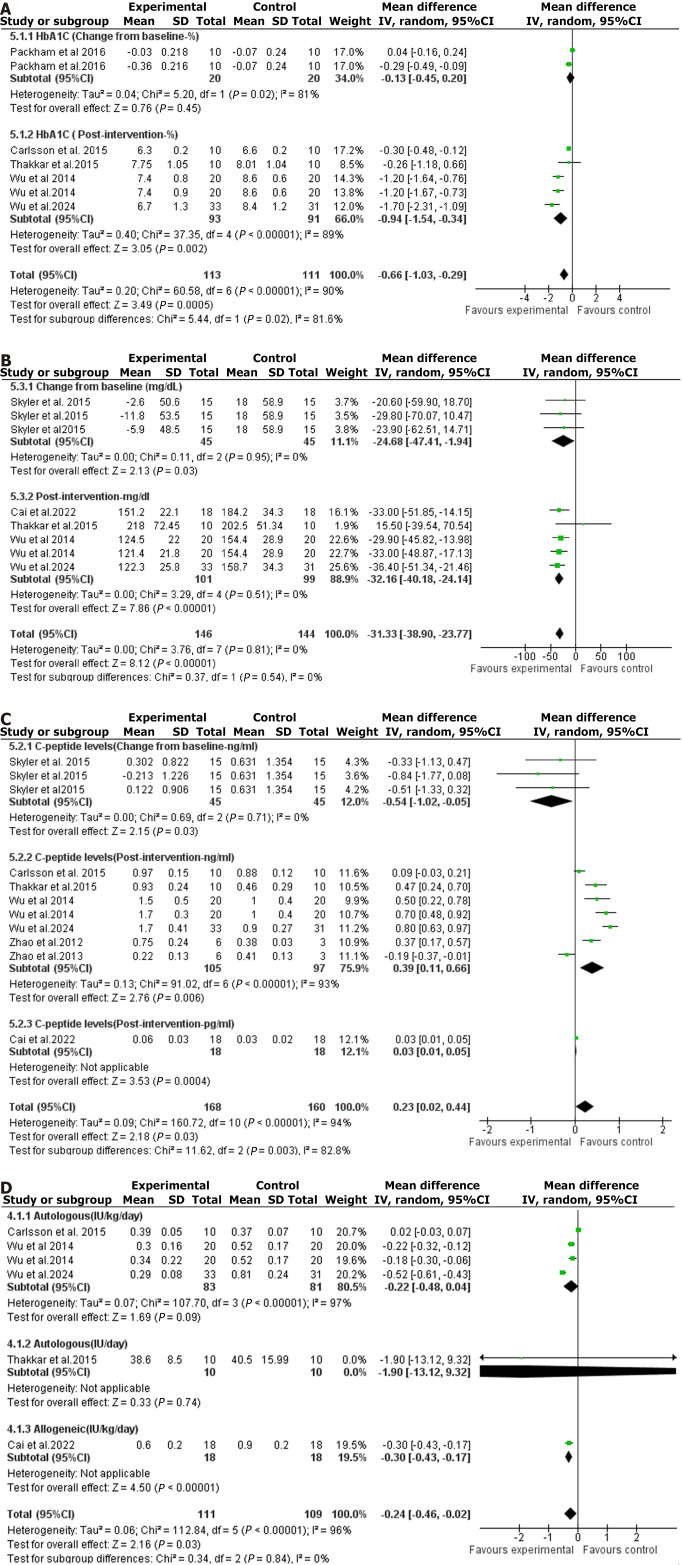
根據(jù)薈萃分析結(jié)果,自體與異體間充質(zhì)干細(xì)胞(MSC)移植對糖尿病關(guān)鍵指標(biāo)的影響模式存在顯著差異。自體移植顯示出全面的代謝改善作用,能有效降低患者的糖化血紅蛋白(HbA1c,P=0.002)、空腹血糖(FBG,P<0.00001)和胰島素需求量(P<0.00001),但并未對反映自身胰島β細(xì)胞功能的C肽水平產(chǎn)生影響(圖3)。
相比之下,異體移植的作用范圍相對局限。分析顯示其無法顯著影響HbA1c和C肽水平,但在降低空腹血糖(P=0.03)和減少胰島素需求(P<0.00001)方面具有明確效果。綜上所述,基于MSC的治療總體上能改善糖尿病患者的血糖控制和胰島素需求,但均未能改變C肽水平,提示其療效可能主要通過改善胰島素抵抗或外周血糖調(diào)控實(shí)現(xiàn),而非直接促進(jìn)內(nèi)源性胰島素分泌(圖2和3)。
對間充質(zhì)干細(xì)胞療法治療糖尿病效果的研究的安全性和不良副作用評估
本研究表明,基于間充質(zhì)干細(xì)胞(MSC)的治療方法沒有嚴(yán)重的副作用,此類治療方法的不良反應(yīng)是暫時的,且僅發(fā)生在少數(shù)參與者身上。此外,本研究還表明,上述療法并未出現(xiàn)迄今為止已報(bào)告的致命影響。因此,基于補(bǔ)充表7中的結(jié)果,圖4對基于MSC的糖尿病療法進(jìn)行了安全性評估。
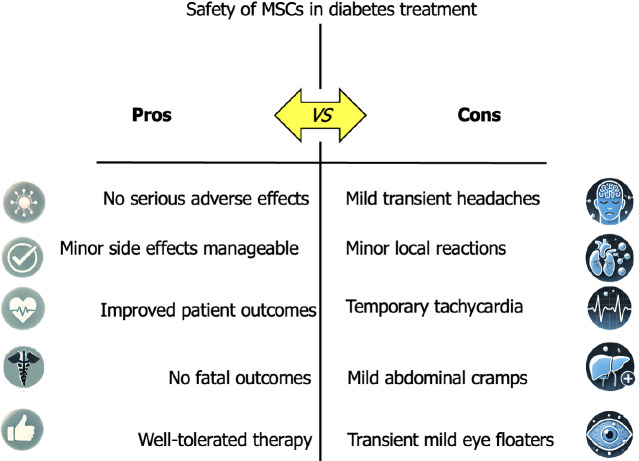
通過七大方面討論自身和異體間充質(zhì)干細(xì)胞治療糖尿病的結(jié)果
一、顯著改善血糖控制與胰島功能
近年來,各種研究試圖闡明基于MSC的療法對糖尿病的不同影響。有趣的是,這些研究表明了上述療法對糖尿病患者的良好影響。
例如,在2021年一項(xiàng)“基于間充質(zhì)干細(xì)胞的糖尿病治療:改進(jìn)策略和未來展望”研究中,基于MSC的治療方法對糖尿病狀況產(chǎn)生了不同的積極影響,包括通過降低HbA1C水平和降低空腹血糖水平來改善血糖控制,通過增加空腹C肽水平來增強(qiáng)β細(xì)胞功能,通過降低胰島素劑量和減少對口服降糖藥的需求來減少對藥物的依賴。

此外,本研究還表明,在糖尿病中使用基于MSC的療法可以帶來一些有利的影響,例如降低FBG和HbA1c水平,減少對胰島素的需求,以及增加糖尿病患者的C肽水平(表2和補(bǔ)充表2)。這些結(jié)果與之前的研究結(jié)果一致,并證實(shí)了基于MSC的治療方法對治療DM的積極影響。
二、提供多維度的器官保護(hù)與全身性調(diào)節(jié)
除了直接的降糖作用,MSC療法還能為糖尿病患者帶來多方面的額外益處。研究表明,它具有保護(hù)腎臟、促進(jìn)慢性傷口愈合的功效,其機(jī)制涉及減輕炎癥、減少纖維化和促進(jìn)血管生成。更重要的是,MSC通過分泌抗炎因子和調(diào)節(jié)免疫細(xì)胞(如促進(jìn)調(diào)節(jié)性T細(xì)胞、誘導(dǎo)M2型巨噬細(xì)胞極化),能夠從免疫調(diào)節(jié)層面干預(yù)糖尿病進(jìn)程,這對于控制1型糖尿病的自身免疫攻擊和改善2型糖尿病的胰島素抵抗具有重要意義(圖5)。
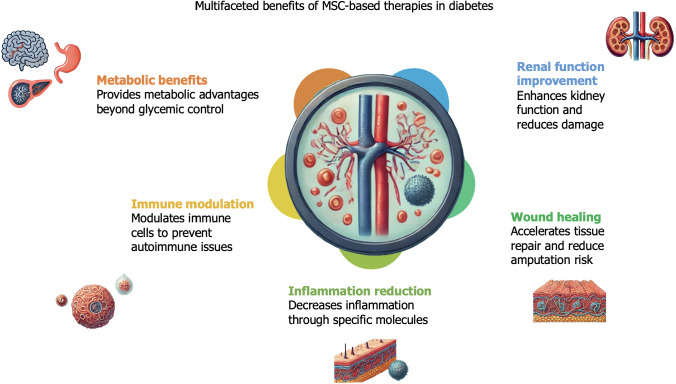
三、骨髓成為最常用與可靠的細(xì)胞來源
在眾多MSC來源中,骨髓因其獨(dú)特的優(yōu)勢成為臨床研究與應(yīng)用中最主要的來源。這主要得益于骨髓來源的MSC具有強(qiáng)大的免疫調(diào)節(jié)能力、潛在的β細(xì)胞保護(hù)作用以及經(jīng)過廣泛驗(yàn)證的臨床安全性。本薈萃分析的結(jié)果也證實(shí),骨髓來源的MSC能夠有效改善糖尿病患者的多種血糖指標(biāo),這從療效角度支持了其作為首選來源的普遍做法。
四、多種替代來源展現(xiàn)應(yīng)用潛力
除骨髓外,其他組織來源的MSC也為糖尿病治療提供了更多選擇。本研究及既往文獻(xiàn)表明,臍帶、脂肪組織、胎盤、脫落乳牙及臍帶血等均是可行的MSC來源。這些不同來源的細(xì)胞各有特點(diǎn),它們之間的比較與選擇(如表3所示)為研究人員和臨床醫(yī)生根據(jù)特定治療目標(biāo)(如更強(qiáng)的增殖能力、分泌特性或便于獲取)選擇最合適的細(xì)胞類型提供了依據(jù),拓寬了個體化治療的可能性(表3)。
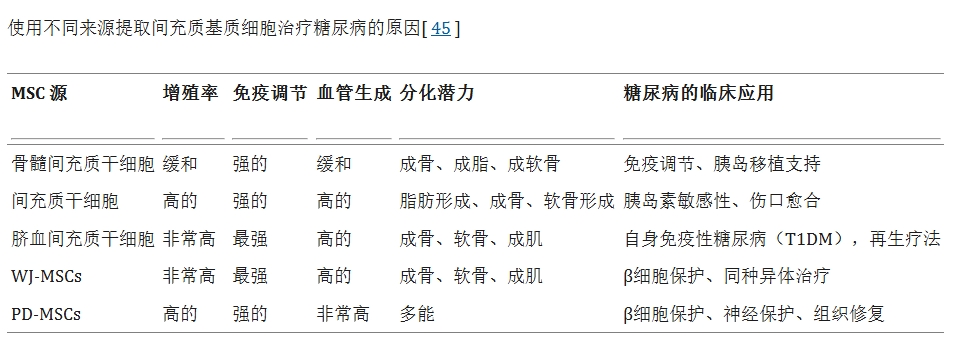
五、異體間充質(zhì)干細(xì)胞移植對糖尿病的影響
異體MSC具有多重治療潛力但療效指標(biāo)存在矛盾。異體移植的MSC通過減輕炎癥、抗纖維化、調(diào)節(jié)免疫等多重機(jī)制,展現(xiàn)出治療糖尿病的潛力。然而,本研究發(fā)現(xiàn)其雖能降低空腹血糖和胰島素需求,卻未顯示出對糖化血紅蛋白(HbA1c)和C肽水平的顯著影響,這一結(jié)果與部分既往研究存在矛盾,提示其作用機(jī)制和療效范圍仍需進(jìn)一步明確。
六、自體間充質(zhì)干細(xì)胞移植對糖尿病的影響
自體MSC在改善血糖控制方面展現(xiàn)出明確優(yōu)勢。自體移植的MSC不僅具備良好的安全耐受性,更能直接、顯著地改善多項(xiàng)核心血糖指標(biāo)。研究表明,其能有效降低患者的糖化血紅蛋白(HbA1c)、空腹血糖并減少胰島素需求,結(jié)合其免疫調(diào)節(jié)等功能,使其成為糖尿病治療中一個頗具前景的細(xì)胞來源。
自體vs異體療法的關(guān)鍵差異
| 維度 | 自體MSCs | 同種異體MSCs |
|---|---|---|
| 療效焦點(diǎn) | 血糖控制全面優(yōu)化 | 抗炎/修復(fù)功能突出 |
| 安全性 | 無免疫排斥風(fēng)險(xiǎn),耐受性更佳 | 潛在免疫反應(yīng)需監(jiān)測 |
| 適用性 | 依賴個體細(xì)胞質(zhì)量,適合早期干預(yù) | 即用型產(chǎn)品,適用急癥治療 |
| 血糖一致性 | HbA1c/FBG/胰島素需求均顯著改善(無爭議) | HbA1c/C肽結(jié)果存疑 |
| 協(xié)同增效 | 可與生活方式(如運(yùn)動)聯(lián)合強(qiáng)化療效 | 機(jī)制性治療優(yōu)勢明確,但聯(lián)合策略待探索 |
七、間充質(zhì)干細(xì)胞療法對糖尿病患者的安全性
MSC療法整體安全性良好,但仍需關(guān)注潛在風(fēng)險(xiǎn)。綜合分析表明,基于MSC的療法(包括外泌體)總體安全性較高,無直接致癌性且致命風(fēng)險(xiǎn)低,常見副作用輕微。然而,也需注意在應(yīng)用不當(dāng)時可能出現(xiàn)的個別風(fēng)險(xiǎn),如血栓栓塞、纖維化或?qū)σ延衅鞴贀p傷的潛在影響。總體而言,它仍被廣泛視為一種安全且有治療價值的策略。
結(jié)語
基于間充質(zhì)干細(xì)胞的療法為解決糖尿病(DM)復(fù)雜的病理生理機(jī)制提供了一個充滿希望的前沿方向,尤其是在增強(qiáng)血糖控制、改善β細(xì)胞功能和減少對傳統(tǒng)藥物的依賴方面。
本研究通過系統(tǒng)評估,強(qiáng)調(diào)了基于MSC的療法的安全性和有效性,研究結(jié)果表明其不良反應(yīng)極小,且療效顯著。此外,未報(bào)告任何致命性副作用,凸顯了此類療法在更廣泛應(yīng)用方面的潛力。
參考資料:內(nèi)容主要來源世界干細(xì)胞雜志,補(bǔ)充表1-7詳細(xì)可后臺留言獲取
[1]:Aringazina RA, Zare A, Mousavi SM, Abenova N, Mussin NM, Tamadon A. Autologous and allogeneic mesenchymal stem cell-based therapies for diabetes mellitus: A systematic review and meta-analysis. World J Stem Cells. 2025 Jul 26;17(7):108202. doi: 10.4252/wjsc.v17.i7.108202. PMID: 40740540; PMCID: PMC12305282.
免責(zé)說明:本文僅用于傳播科普知識,分享行業(yè)觀點(diǎn),不構(gòu)成任何臨床診斷建議!杭吉干細(xì)胞所發(fā)布的信息不能替代醫(yī)生或藥劑師的專業(yè)建議。如有版權(quán)等疑問,請隨時聯(lián)系我。



 掃碼添加官方微信
掃碼添加官方微信